Cuando el dolor no siempre es visible: el debate más difícil sobre la eutanasia
-
El caso de Noelia Castillo Ramos en España reabrió el debate global sobre la eutanasia en pacientes con trastornos mentales y el derecho a decidir ante el sufrimiento psíquico.
-
Expertos advierten que, aunque el dolor mental es devastador, su evaluación es compleja. El caso cuestiona los límites del tratamiento médico y la autonomía en salud mental.
-
Este caso marca un precedente ético y legal que obliga a revisar protocolos de muerte asistida. Se espera un fuerte impacto en futuras leyes de salud mental a nivel internacional.

El caso de Noelia Castillo Ramos en España volvió a colocar en el centro de la escena un debate que, lejos de saldarse, se vuelve cada vez más complejo: el de la eutanasia. Pero esta vez, la discusión tiene una particularidad porque se da en uno de los terrenos más sensibles y difíciles de abordar, el de la salud mental. Allí, las certezas se diluyen y las preguntas se vuelven incómodas: ¿puede considerarse irremediable un sufrimiento psíquico? ¿Existen criterios suficientemente sólidos para afirmar que una persona no mejorará nunca?
La historia de Castillo Ramos condensa muchas de esas tensiones. La joven padecía paraplejia y dolores crónicos tras haber intentado quitarse la vida en 2022, en un contexto atravesado por múltiples abusos sexuales. A partir de entonces, su existencia quedó marcada por un sufrimiento que ella misma definió como extremo, insoportable e irreversible. Bajo esos argumentos, solicitó acceder a la eutanasia amparándose en la ley vigente en España desde 2021.
Sin embargo, su decisión no fue un camino lineal. Su padre se opuso con firmeza, lo que derivó en una intervención judicial que prolongó el proceso durante dos años. En ese tiempo, el caso no solo se judicializó, sino que también se volvió público, generando un fuerte debate social. Finalmente, la voluntad de Castillo prevaleció y falleció el jueves. Antes de morir, dejó un video en el que expresó con claridad su deseo: “descansar y dejar de sufrir”.
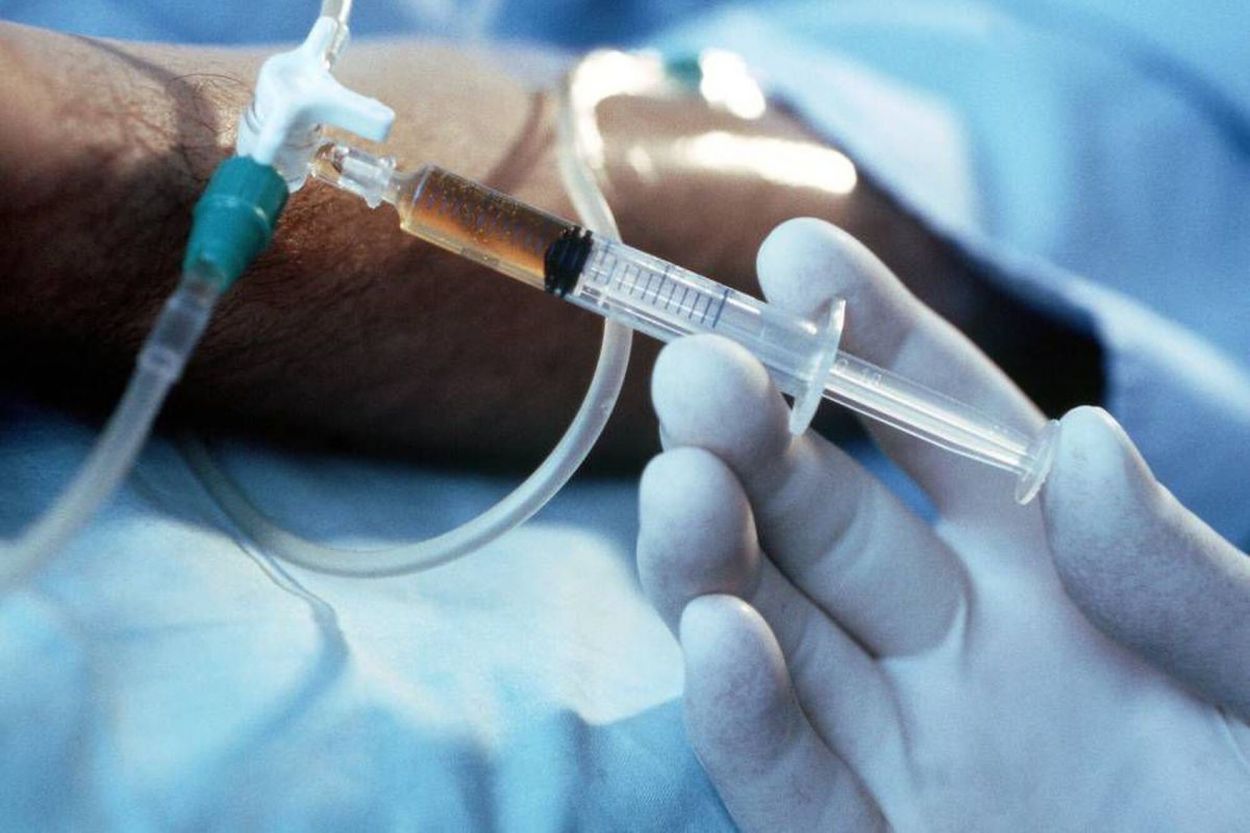
 EUTANASIA. La historia de Noelia Castillo Ramos expone los dilemas más complejos en torno a la muerte asistida.
EUTANASIA. La historia de Noelia Castillo Ramos expone los dilemas más complejos en torno a la muerte asistida.
La legislación española es explícita: contempla el derecho a la muerte digna para quienes padecen una enfermedad grave e incurable o un sufrimiento físico o psíquico intolerable. En ese marco, cada solicitud debe ser evaluada por una comisión que analiza si se cumplen los requisitos. No obstante, cuando el eje del padecimiento es la salud mental, la aplicación de la norma abre una zona gris mucho más difícil de delimitar.
Socialmente, aún cuesta aceptar que el dolor psíquico pueda equipararse al físico. La idea de una enfermedad visible, diagnosticable en términos biomédicos, suele generar mayor consenso a la hora de comprender el pedido de eutanasia. En cambio, el sufrimiento mental, muchas veces invisible y difícil de medir, genera resistencias. Sin embargo, los profesionales de la salud advierten que esa diferencia es más aparente que real.
La psiquiatra Myriam Figueroa lo plantea con claridad: el sufrimiento psíquico puede ser tan intenso como el físico, e incluso vivirse como más devastador. “No solo duele, sino que invade la identidad, la esperanza, los vínculos y la percepción del futuro. No es un sufrimiento menor por no verse en una radiografía”, remarca.
Ahora bien, reconocer su intensidad no simplifica el problema, sino que lo vuelve más complejo. Evaluar estos casos, sostiene Figueroa, exige un rigor extremo. No alcanza con que una persona manifieste que sufre: es necesario determinar si conserva la capacidad de decidir, si ese deseo está influido por una patología tratable, si recibió tratamientos adecuados y si realmente no quedan alternativas razonables. Y esa evaluación, subraya, no puede recaer en un solo profesional, sino en equipos especializados y con experiencia.
Aun así, existe un límite difícil de sortear: la imposibilidad de afirmar con certeza absoluta que un trastorno psiquiátrico es definitivo e irreversible. Lo que sí puede evaluarse es la “refractariedad”; es decir, si el cuadro no responde a ningún tratamiento luego de haber sido abordado de manera adecuada y sostenida en el tiempo. En ese terreno, dominado por matices y no por certezas, la prudencia se vuelve indispensable. “La compasión no puede reemplazar al rigor clínico”, resume la especialista.
“La cuestión de la eutanasia es algo muy duro, muy difícil. Este caso nos ha afectado a muchos psiquiatras. No soy partidaria de decidir por la vida de otra persona, pero sí es cierto que hay que ver cada individuo y cada circunstancia que esta persona atraviesa”, consideró.
Posibles fallas
El psicólogo Roberto González Marchetti señala que el sufrimiento psíquico tiene un impacto equiparable al físico porque condiciona la vida cotidiana, afecta la identidad y limita la interacción con el entorno. El caso de la joven española, entiende, pone en evidencia no solo la magnitud del dolor, sino también las posibles fallas del sistema de atención en salud mental. En esos escenarios, donde los tratamientos no logran aliviar el sufrimiento, aparece un dilema profundo: cómo determinar si se han agotado las alternativas disponibles.
El especialista introduce además otro elemento clave: el peso de los traumas tempranos. Los abusos sufridos por Noelia durante su juventud no son un dato menor, sino un factor que, según la evidencia científica, puede generar secuelas profundas y duraderas en la vida adulta. Cuando ese daño se combina con una situación física limitante, el impacto puede ser devastador.
Desde esta perspectiva, uno de los puntos más delicados es el riesgo de que la eutanasia se convierta en una respuesta a situaciones de vulnerabilidad que podrían abordarse de otra manera. La falta de acceso a tratamientos adecuados, el abandono familiar o la ausencia de redes de contención son variables que deben ser cuidadosamente consideradas. “La eutanasia no debería actuar como solución si el problema es otro”, advierte González Marchetti, expresidente del Colegio de Psicólogos de Tucumán.
Al mismo tiempo, reconoce que existen casos en los que el sufrimiento persiste a pesar de múltiples intervenciones. Allí, la discusión se desplaza hacia la calidad de vida y la autonomía de la persona. En esos contextos, propone la necesidad de establecer plazos prolongados entre la solicitud y la eventual autorización, de modo de garantizar que la decisión sea sostenida en el tiempo y no producto de una crisis pasajera.
Según el profesional, aunque en la Argentina la eutanasia no está legalmente permitida, en un escenario hipotético en el que se avanzara en su aprobación, especialmente en casos vinculados al sufrimiento psíquico, sería fundamental establecer plazos estrictos entre la solicitud y la eventual autorización del procedimiento (dos años, por ejemplo), dado que quienes atraviesan este tipo de padecimientos suelen encontrarse en situaciones de alta vulnerabilidad e inestabilidad emocional. Ese tiempo permitiría evaluar con mayor profundidad la persistencia del deseo de morir o si, por el contrario, evoluciona hacia otras alternativas, concluye.
¿Qué pasa en Argentina?
En nuestro país, la eutanasia continúa prohibida y, aunque existen proyectos en el Congreso, aún no se han logrado avances concretos hacia su legalización. El debate nacional está atravesado por dos posturas que se presentan como claramente contrapuestas: por un lado, los profesionales de cuidados paliativos, que sostienen que el final de la vida debe ser acompañado sin intervenir para provocarlo; y por otro, quienes apoyan la muerte asistida, que la consideran un acto de compasión ante el sufrimiento y de respeto por la autonomía de decisión del paciente.
Actualmente, el país cuenta con la Ley de Muerte Digna (sancionada en 2012), que permite a los pacientes rechazar tratamientos médicos o soportes vitales, lo que se conoce como eutanasia pasiva. Sin embargo, no está permitida la eutanasia activa, es decir, la asistencia médica para morir.
Algunos especialistas consideran que esta limitación deja a los profesionales “con las manos atadas” frente a pacientes que sufren de manera extrema. En contraste, los referentes de cuidados paliativos sostienen que el sistema sí ofrece herramientas suficientes para garantizar un final digno sin necesidad de recurrir a la eutanasia.