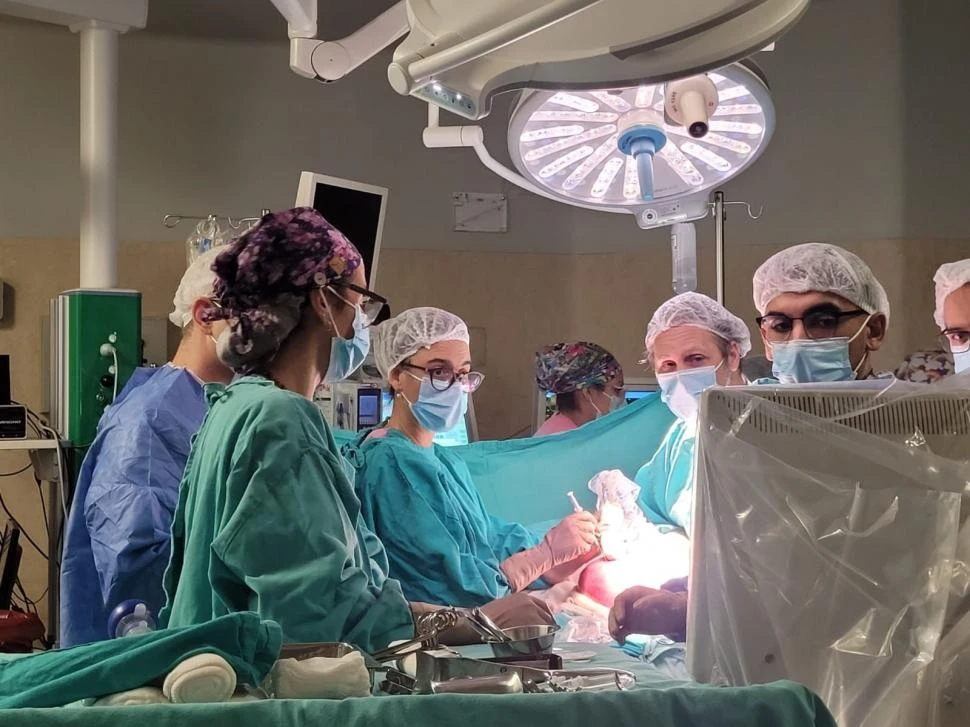
 EN PLENA CIRUGÍA. Federico Coria y los restantes responsables de la operación intrauterina en el hospital Garrahan, realizada con éxito el 9 de abril.
EN PLENA CIRUGÍA. Federico Coria y los restantes responsables de la operación intrauterina en el hospital Garrahan, realizada con éxito el 9 de abril.
Durante cuatro horas, 25 personas respiraron al compás del bisturí. Había que abrir el abdomen de una madre, extraer su útero, intervenir el cuerpo diminuto de una bebé de apenas 27 semanas de gestación y volver a cerrar, sin margen de error. Entre esos profesionales, uno llevaba en el guardapolvo el nombre de Tafí Viejo.
Federico Coria tiene 34 años, es tucumano y médico tocoginecólogo. Se especializó en medicina materno fetal y desde hace un año forma parte del Programa de Diagnóstico y Tratamiento Fetal del hospital “Prof. Dr. Juan P. Garrahan”, el centro pediátrico de referencia en salud pública, gratuita y de alta complejidad de la Argentina. Participó de una cirugía intrauterina de altísimo riesgo, la primera que se realiza en el lugar de forma íntegra y dentro del sistema público.
Es una operación única en el país: no sólo por su complejidad técnica, sino por su impacto. “Es a lo más alto que uno puede aspirar como especialista en medicina fetal. Lo viví como una de las metas más importantes de mi carrera”, le dice a LA GACETA.
Un correo
La historia comenzó cuando Luana Campos, una joven de Ramallo (norte de la provincia de Buenos Aires), fue derivada al hospital con 25 semanas de embarazo. Había enviado un correo electrónico a Casa Garrahan, y en cuestión de días obtuvo respuesta y turno para la consulta. A su nonata bebé Samira le habían detectado un posible mielomeningocele fetal -más conocido como espina bífida-, una malformación grave en la médula.
“Es un defecto en el cierre del tubo neural. La médula queda expuesta en la parte baja de la espalda y eso puede generar parálisis en las piernas, incontinencia y hasta hidrocefalia. Si se corrige en el embarazo, el pronóstico motor mejora mucho. Puede evitarse una válvula en el cerebro. Siempre es disminución de riesgo: no es curativa, pero ayuda a mejorar la calidad de vida en el periodo posnatal”, explica Coria.
 PARTE DEL EQUIPO. El médico tucumano es el primero de la izquierda.
PARTE DEL EQUIPO. El médico tucumano es el primero de la izquierda.
Todo fue contrarreloj. El equipo del Garrahan debía confirmar el diagnóstico, realizar estudios genéticos, resonancias y evaluaciones clínicas para determinar si era candidata a la cirugía en días. “El límite es la semana 27 para poder operar y ella llegó en la 25. Hicimos todos los estudios en tiempo récord. Cada hora contaba”, recuerda. Junto a sus compañeras -entre ellas, Daniela García, también tocoginecologa, tucumana y parte del programa- venían trabajando en simulaciones. “Somos un equipo de tres obstetras especialistas en medicina fetal y trabajamos con otros asociados”, señala.
La cirugía se realizó el 9 de abril y fue histórica. Participaron cirujanos, neurocirujanos, obstetras, anestesistas, instrumentadoras y enfermeras junto a profesionales instructores de Curitiba, Brasil, que llevan realizadas 150 cirugías fetales. “Fue una intervención de enorme complejidad. Dormimos a la madre, expusimos el útero fuera del cuerpo y reparamos la lesión espinal del feto. Luego reinsertamos el útero. El embarazo continuó”, relata.
Para garantizar la seguridad, Luana no podía regresar a Ramallo y se alojó en Casa Garrahan. “Tenemos una relación muy cercana. Ella nos decía que ya nos teníamos que sentir como los padrinos de Samira”, cuenta.
Nacimiento de urgencia
La cesárea fue programada para el martes 17 de junio. Pero la bolsa se rompió el domingo anterior, a la medianoche. “Fuimos todos corriendo desde distintos puntos de Buenos Aires para una cesárea de urgencia. A las 3.35 nació Samira”, relata. Contra todos los pronósticos, no necesitó ir a neonatología. Permaneció junto a su mamá desde el primer día.
“Ese fue un logro inmenso. El mayor riesgo de estas cirugías es que el embarazo termine antes de tiempo. Pero esta vez se logró el objetivo: llegar a la semana 37. Eso nos llena de orgullo”, destaca. La cesárea fue similar a cualquier otra, pero el riesgo era alto: “No puede entrar en trabajo de parto porque tiene una cicatriz uterina muy reciente. Si se abre, es muy peligroso”, detalla.
 UN PRESENTE FELIZ. Samira en brazos de su madre, Luana Campos.
UN PRESENTE FELIZ. Samira en brazos de su madre, Luana Campos.
“El impacto emocional viene después. En el momento estamos muy concentrados en el procedimiento. Pero luego cae la ficha. Fue un camino larguísimo, con años de preparación, estudios, simulaciones. Todo para lograr esto”, evalúa.
El equipo ya realizaba otros procedimientos intrauterinos menos complejos, como estudios genéticos por punción o colocación de derivaciones. “Pero este es el punto más alto del intervencionismo fetal”, insiste Federico, quien cree que este tipo de cirugías podrían realizarse en el futuro en Tucumán donde se formó, hizo la residencia en ginecología y obstetricia en la Maternidad y luego se fue a Buenos Aires para especializarse en medicina fetal en el hospital Italiano.
“Hay tecnología, capital humano y ganas. Tucumán tiene un centro de medicina fetal y una maternidad que es excelente. Tenemos comunicación constante y desde el Garrahan ofrecemos videollamadas para evaluar pacientes del interior y, si es necesario, hacer las derivaciones con apoyo del servicio social”, detalla. “Las ganas de volver siempre están. Pero este camino me lo fue marcando la vida”, admite.
Oportunidades
El Garrahan se consolida así como centro de referencia nacional e internacional en atención pediátrica de alta complejidad. La creación de un programa de cirugía fetal dentro de un hospital público fortalece las capacidades médicas del país y constituye un modelo replicable en otras instituciones de América Latina, en articulación con centros internacionales. La capacitación de los equipos permite ampliar el acceso a procedimientos de alta complejidad para pacientes sin cobertura social.
Mientras tanto, Samira crece. El seguimiento interdisciplinario continuará hasta la mayoría de edad, con el objetivo de evaluar su evolución motriz, neurológica y cognitiva. “Tiene el diagnóstico, sí. Pero tiene algo mucho más grande: un camino con mejores oportunidades. Nosotros simplemente estuvimos ahí para abrirle esa posibilidad”, afirma.