 DATOS. El reconocido infectólogo Eduardo López advirtió que entre 2021 y 2023, más de dos millones de vacunas dejaron de aplicarse.
DATOS. El reconocido infectólogo Eduardo López advirtió que entre 2021 y 2023, más de dos millones de vacunas dejaron de aplicarse.
Llegaron tarde y el vacunatorio estaba cerrado. No tienen tiempo. O no cuentan con el dinero para trasladarse. A otros no les importa. Hay quienes tienen dudas y piensan que no son necesarias. Aunque Argentina fue pionera en incluir vacunas clave en su Calendario Nacional -como la del Virus del Papiloma Humano (VPH) o la hepatitis B-, hoy enfrenta un escenario preocupante: la cobertura de inmunizaciones está en caída, especialmente en niños y adolescentes, y con ello crece el riesgo de enfermedades prevenibles e incluso de cáncer.
De visita en nuestra provincia, el reconocido pediatra Eduardo López, infectólogo del hospital de niños Ricardo Gutiérrez, puso en números esta realidad alarmante: entre 2021 y 2023, más de dos millones de vacunas dejaron de aplicarse en niños menores de 18 meses. Y la tendencia también afecta a la vacunación adolescente: 730.000 chicos y chicas no recibieron la dosis contra el VPH, una herramienta que podría evitar seis tipos de cáncer en el futuro.
Al igual que en todo el país, en nuestra provincia es baja cobertura de vacunación contra el VPH, a pesar de que la vacuna es gratuita, accesible y forma parte del Calendario Nacional. López mostró, de acuerdo a las últimas cifras, que en 2023 la cobertura de la primera dosis del VPH en mujeres fue del 63%, y en varones aún más baja: 51% a nivel nacional y apenas 25% en provincias como Jujuy o menos de un 50% en Tucumán (47% en hombres). Esto se encuentra muy lejos de lo óptimo, que sería el 90% de cobertura.
De qué se trata
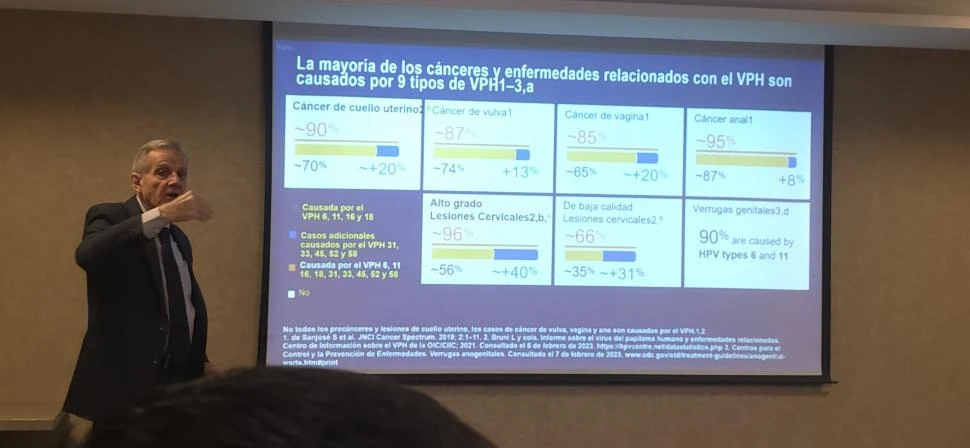
Invitado a Tucumán por el laboratorio MSD, que produce la vacuna contra el VPH, López detalló que es un virus de transmisión sexual que puede causar cáncer de cuello uterino, vagina, vulva, pene, ano y orofaringe. Su contagio es muy común y ocurre muchas veces sin síntomas, lo que hace que prevenir sea fundamental. La vacuna que se aplica en Argentina es actualmente monovalente y cubre nueve tipos del virus, con una eficacia superior al 90%.
A pesar de eso, más de 220.000 adolescentes por año no la reciben. “Si no vacunamos ahora, nos enfrentaremos en el futuro con más casos de cáncer evitables”, advierte el experto. En ese sentido, señala que el cáncer orofaríngeo está en aumento y se investiga su posible relación con prácticas sexuales orales.
La vacuna fue incorporada al calendario nacional en 2011, primero solo para niñas de 11 años y se aplicaban dos dosis. Posteriormente se fue ampliando la población objetivo y también se incorporó a los varones. Si bien se vincula al VPH con el cáncer cervicouterino en la mujer, los hombres también pueden adquirir el virus, padecer complicaciones como verrugas genitales y ciertos tipos de cáncer como el de ano, pene y orofaringe. Sumado a esto, el hombre es parte importante de la cadena de transmisión y no existen estudios estandarizados para realizar el diagnóstico precoz (estudios de tamizaje), como en las mujeres a través del Papanicolau.
Los estudios a nivel mundial demostraron que la incidencia del cáncer de útero bajó más de un 70% en la población vacunada.
El VPH es la infección de transmisión sexual más frecuente: se estima que cuatro de cada cinco personas lo contraerán en algún momento de sus vidas. Existen unos 200 tipos de virus. Algunos tienen bajo riesgo oncogénico - pero sí producen verrugas genitales- y otros son de alto riesgo y provocan varios tipos de cáncer; entre ellos, el de cuello uterino, que es la segunda causa de muerte por cáncer en mujeres en la Argentina.
La transmisión ocurre principalmente a través del contacto con piel y mucosas, como el que se produce durante cualquier tipo de relación sexual y basta un solo contacto para adquirir la infección. En la mayoría de los casos, la enfermedad desaparece por sí sola, pero en algunos casos la infección puede persistir y activarse con muchos años de diferencia desde el contagio.
¿Por qué no se vacunan?
Contrario a lo que se podría suponer, los movimientos antivacunas no son la causa principal de la alarmante baja en la inminuzación. “Poseen mucha presencia en las redes sociales, pero no tienen peso en la población”, señala el infectólogo López. Estudios recientes que indican que la mayoría de la población sigue confiando en las vacunas, apunta. “El verdadero problema es el acceso. Si los vacunatorios cierran a la una de la tarde o no abren los fines de semana, muchas familias no pueden llevar a sus hijos. No es falta de voluntad, es falta de oportunidades”, sostiene.
El índice de acceso -que mide la posibilidad real que tiene una persona de llegar a un centro de vacunación en tiempo y forma- está en torno al 66% en Argentina, por debajo del nivel óptimo. También remarca la falta información: “no se comunica bien para qué sirven las vacuna”s. Y, por otro lado, señala que hay reticencia, especialmente después de la pandemia y de las dudas que surgieron a partir de las dosis contra la covid 19.
Frente a esta realidad, el especialista propone volver a un enfoque ya exitoso: vacunación en las escuelas, como hacen los países escandinavos, que hoy muestran resultados contundentes. Gracias a eso prácticamente no registran casos de cáncer de cuello uterino ni lesiones precancerosas, dijo.
“Pero en Argentina las cifras muestran otro escenario. Creo que en cuestión de vacunas hay que ser proactivos; salir a buscar a la gente, tener una estrategia porque si no es muy difícil llegar a los adolescentes. A los 9 años las madres todavía tienen control sobre los hijos. A los 11, ya hay que ‘negociar’ con ellos. Si llevamos la vacuna a la escuela, estamos donde están ellos”, recalca.
“Argentina ya fue pionera en su momento. Tenemos uno de los calendarios vacunales más completos del mundo. Pero hoy la tarea es garantizar el acceso y recuperar coberturas”, sostiene, y habla sobre otras situaciones que preocupan: al ingreso escolar las segundas dosis de triple viral, varicela, polio y triple bacteriana no superan el 60% de cobertura.
Recomendaciones: la importancia de la educación sexual y los controles ginecológicos
“A medida que los chicos crecen, el contacto con el médico se vuelve menos frecuente. Esto contribuye a que los esquemas queden incompletos o, como es el caso de las vacunas de los 11 años, sean pasadas por alto. Por eso es clave que la familia y la escuela no pierdan de vista la importancia de vacunarse”, explica María Cecilia Torroija, directora asociada de Asuntos Médicos del laboratorio MSD.
Según destaca, aunque la infección por el VPH es una de las infecciones de transmisión sexual más frecuentes, el preservativo no es una herramienta muy eficaz para prevenirla. En este sentido, la educación sexual integral (ESI), los controles ginecológicos de rutina y la vacunación cumplen un rol central, sostuvo. La vacuna se puede colocar a partir de los 9 años. Está recomendada entre los 11 y los 12 años. Hay países en los que se vacuna hasta los 45 años.